抗がん剤・放射線治療と食事のくふう

- TOP
- 抗がん剤・放射線治療と食事のくふう
- 書籍版のご紹介
- なぜ、食べられないのだろう?
書籍版のご紹介
なぜ、食べられないのだろう?
静岡県立静岡がんセンター名誉総長 山口 建
――がんの患者さんは食事に関係するさまざまな悩みを訴えます。

「なぜ、食べられないのだろう?」患者さんは医師に理由を尋ねます。あるいは、「がんだからしょうがない」とみずからを慰めます。中には、「食べないと死んでしまう」と心配する患者さんやご家族もいます。
ときには、抗がん剤治療の副作用を気にして、医師に言わずに抗がん剤をやめてしまったり、量を減らしたりする患者さんもいます。しかし、これは禁物です。仮に量を半分にすれば、効果は半減するのではなく、まったく期待できなくなってしまうこともあるからです。
副作用が強いと感じたら、医師にすみやかに連絡をとって状況を正確に伝え、治療を中止すべきかどうかを判断してもらいましょう。抗がん剤を続ける場合には、医療者と協力して、副作用を軽くする薬剤などを使い、投与量や投与間隔をくふうして、治療効果が上がるように努めてください。
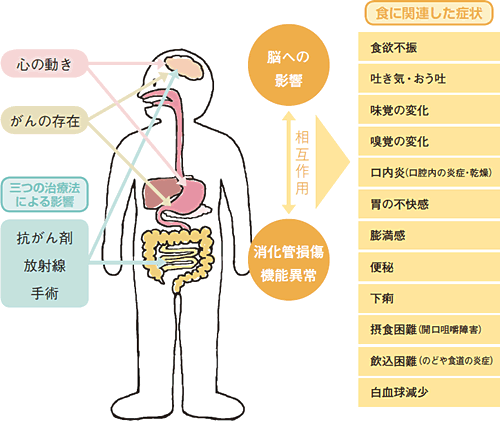
食に影響を与える五つの要因
がんの患者さん、特に抗がん剤や放射線による治療を受けているかたでは、なぜ食事が進まないのでしょうか?それには上の図に書かれている五つの要因が関与しています。“患者さんの心の動き”“がんの存在”、そして“抗がん剤”“放射線”“手術”という三つのがんの治療法です。
これらの要因は、患者さんの脳や体に働いて、食に影響を及ぼします。脳では、食欲中枢、おう吐中枢、味覚、嗅覚などに異常が起きます。体では、口から肛門に至る食物の通り道である消化管や肝臓や膵臓などの内臓への副作用が食事に影響を及ぼします。さらに、脳の機能と消化管や内臓との間には、神経やホルモンのネットワークにより、強い相互関係が築かれており、一方の異常は、他方にも大きな影響を与えます。
こうして、患者さんは、図の右の列にまとめられたような、さまざまな症状を感じるようになります。「いま、悩んでいるのはどの症状なのか?」。それを知れば、担当医や看護師や栄養士に、より具体的に相談することができます。本書でも、症状別に、患者さんの食を改善させるメニューと具体的な調理法を紹介しています。また、食事上、生活上のアドバイスもまとめてみました。
次に、抗がん剤治療と放射線治療によって食が進まなくなる理由を、もう少しくわしく述べてみたいと思います。
抗がん剤治療の場合
人間の身体は40兆個の正常な細胞が集まってでき上がっています。その一つ一つは、脳細胞、血管細胞、消化管細胞など、特殊な機能を持っています。消化管とは、口から肛門に至る食物の通り道で、食べることと密接な関係がある臓器です。
がん細胞は正常な細胞がほんの少しだけ変化したもので、分裂し数を増やし続けるという性質を獲得しており、治療が遅れると、臓器をこわし、さまざまな場所に転移するという異常さを持っています。がん細胞を攻撃する薬剤が抗がん剤です。
抗がん剤には、注射や点滴で血管内に投与する注射薬と、服薬する経口薬とがあります。現在、あわせて、百数十種類が治療に使われており、2種類以上の抗がん剤を投与する併用療法もよく行われています。そういう治療法の一つ一つで、有効ながんの種類、効きぐあい、副作用などは異なっています。
投与された抗がん剤は、血液の流れに乗って全身に行きわたります。そして、がん組織に到達し、がん細胞が持っている、細胞が分裂し、どんどん数を増やすという性質や、がん細胞に特有なたんぱく質などを標的として攻撃します。新しく開発された抗がん剤の中には、がんに栄養を補給するための血管を攻撃するものや免疫力を高めるものもあります。ところが抗がん剤が標的とするがん細胞の特徴は、正常な細胞の一部にも存在しています。そこで、全身をめぐる抗がん剤は、正常細胞の一部も傷つけ、副作用を引き起こします。
消化管は、人体の中で、もっとも抗がん剤の影響を受けやすい臓器の一つです。なぜなら、消化管の細胞は、寿命が来た細胞を新しい細胞にとり替えるために、がん細胞と同様、数を増やし続ける性質を獲得しているからです。消化管の細胞が傷つくと、食べることに影響が出ます。消化管以外では、血液や毛髪を作る細胞が抗がん剤で損傷を受けやすく、白血球や血小板の数が減ったり、毛が抜けてしまうという副作用が生じます。
ただし、副作用の出方には患者さん一人一人で個人差があります。同じ薬剤を同じ量だけ投与した場合でも、強い副作用で苦しむ人から、まったく気にしない人までさまざまです。
たとえば、口内炎は、抗がん剤の副作用による消化管障害の一つです。健康な人では、口内炎ができても、すぐに新しい粘膜細胞が表面をおおい治ってしまいます。しかし、ある種の抗がん剤は、新しい細胞が生まれる力を弱め、口内炎を悪化させます。
抗がん剤の種類によっては、食道や胃や腸にも、口内炎と同じような変化が起きてしまいます。消化管の損傷は食欲低下や吐き気やおう吐の原因になります。また、栄養素や水分を吸収する腸の機能を弱め、下痢を引き起こします。潰瘍ができれば、痛みが生じ、血を吐いたり、便に血が混じることもあります。
抗がん剤は脳には比較的、到達しにくいのですが、それでも、脳の食欲中枢やおう吐中枢に直接作用して、食欲不振を招いたり、吐き気やおう吐を引き起こすことがあります。
また、消化管に起きた変化を察知する神経の働きや、抗がん剤によって破壊されたがんの老廃物や生体の炎症反応の脳への作用によって、同じような症状が引き起こされることもあります。このような現象は、症状も発生のメカニズムも“妊娠中のつわり”や“飲酒後の二日酔い”と似ています。
放射線治療の場合
放射線も、抗がん剤と同じように、がん細胞を攻撃します。抗がん剤との大きな違いは、照射された場所にのみ効果を発揮するので、全身への影響がほとんどない点です。ただし、破壊力が強いので、照射を受けた場所では比較的重い副作用が生じます。
消化管のがんを標的とする場合には、その周辺の正常な消化管の一部が照射を受けます。また、膵臓や子宮や前立腺などのがんを標的にする場合には、周囲の消化管に望ましくない効果が及びます。こうして、放射線治療は食事に影響を及ぼします。
照射部位によって、どのような副作用が生じるかを具体的に述べてみましょう。
口の中やのどまわりのがんでは、照射部位周辺の口の中の粘膜や歯や歯ぐきが傷つき、潰瘍ができ、痛みのために食事がとれなくなることがあります。
食道がんの場合は、正常な食道の一部が傷つき、炎症や潰瘍が生じます。そこで、食物や水分が通過するとき、痛みや違和感を感じます。
膵臓がんなど、腹部の病変の照射では、腸が影響を受け、食欲不振、吐き気、おう吐、下痢などが生じます。子宮がんや前立腺がんでは、大腸の下部や直腸が照射され、渋り腹のような下痢や血便が出てきます。
がんが骨に転移をすると、痛みをおさえたり、骨折を防ぐ目的で放射線治療が行なわれます。病変の位置によっては、消化管に照射が及び、食事に影響が出ることがあります。
以上のような直接効果とは別に、放射線治療でも、“妊娠中のつわり”や“二日酔い”のような全身症状が、一部の人に弱いながらも出現することがあります。出現時期は、照射開始直後が多く、“放射線宿酔(酔い)”とも呼ばれています。症状は照射中から軽くなり、照射が終われば消失し、大事に至ることはありません。
がんの存在や手術も食事に大きな影響を与える
初期の胃がんや大腸がんでは、食事に影響が出ることはほとんどありません。しかし、病状が進み、がんの一部がくずれて潰瘍ができると、食欲がなくなったり、痛みが出たりします。肝臓や膵臓などの病変も痛みや消化不良や肝機能の悪化のため、食欲の低下を招きます。
がんが全身あるいは消化管全体に及ぶなどの進んだ状態では、くふうをしても食を回復することができないことがあります。がんが腸をふさいで腸閉塞を起こしたり、がんが原因で腸に穴があく腸穿孔(せんこう)のような状態が生じると、激しい痛み、吐き気、おう吐が生じ、食事は禁止されます。このような場合には、静脈栄養やチューブ栄養などの医学的な処置が必要です。
がんは切除されているのに、手術の影響が残って食が進まないこともよく経験します。口の中のがん、のどまわりのがん、食道がん、胃がん、大腸がん、直腸がん、膵臓がんなどでは、消化管の一部を切りとり、つなぎなおす操作を行ないます。手術直後には、個々のケースによって食事の仕方も大きく変わるため、本書ではとり扱っていません。手術を受けた医療機関の指導をしっかり受けてください。
手術の後遺症の中では、腸の癒着による腸閉塞が命にかかわることもあるのでたいせつです。手術によって胃が小さくなったり、大腸が短くなったり、消化酵素が出なくなった場合には食事は可能ですが、すぐにおなかがいっぱいになってしまったり、ささいなことで下痢をくり返したりします。胃の手術のあとでは、ダンピング症候群と呼ばれる、冷や汗、動悸、吐き気、腹痛、めまいなどの全身症状が起きることがあります。
しかし、人の身体には適応力があり、くふうをするうちに新しい環境に慣れていくことが多いようです。手術後の食生活については、担当医の指導や手術後の食事について述べた専門的な書物に譲りたいと思いますが、本書にも参考になるアドバイスが盛られています。
がんから作り出される物質、あるいはがんに反応して人体が作り出した物質が、食欲の低下や吐き気のような、“妊娠中のつわり”や“二日酔い”に似た症状を引き起こすことが知られています。この病態は“がんの悪液質”といわれており、本書の“食欲不振”に関するアドバイスが参考になります。
食事と心
気の持ちようで、食には大きな影響が出ます。がんと診断され将来を悲観した場合や、痛みなどの症状によって苦しんでいるときには、食事をとる気にもなりません。逆に、栄養をつければ早く退院できると思えば、おいしいと感じない食事でも、なんとかおなかに納めようと努力します。
赤い色がついた抗がん剤でおう吐がひどかった患者さんが、以後、その点滴を見るだけで、吐き気をもよおしてしまうこともあります。抗がん剤の影響ではなく、心が反応しているのです。こういう場合には、点滴セットを紙や布でおおって、患者さんに見せないようにします。患者さんの心を察して、さまざまな形で励ますことも、医療者や家族のたいせつな役割です。
食べられないときどうするか?
まず、担当医と相談することをおすすめします。吐き続けるなど、症状が強ければ、点滴や経管栄養法などで栄養や水分を補給しなければなりません。
食べられない原因を明らかにすることも必要です。がんそのものの影響、手術・抗がん剤・放射線による消化管の異常、脳への作用による“つわり”や“二日酔い”に似た症状、心の問題などが、一人一人の患者さんで複雑にからみ合っていることが多いようです。
担当医が、症状があっても食事が可能と判断した場合には、食事がすすめられます。しかし、患者さん自身の努力にも限界があります。医師や看護師や栄養士と相談し、家族が協力して、一口でも多く、少しでもおいしく食べられるくふうをしてみましょう。本書には、症状別におすすめできるメニューが準備されています。
抗がん剤投与後に吐き気やおう吐が強い場合には、吐き気止めである制吐剤(せいとざい)がよく使われます。抗がん剤の種類によっては、抗がん剤投与前後にかならず制吐剤を使用します。抗がん剤のもう一つの特徴は、投与後、時間がたてば、副作用が確実に改善することです。抗がん剤による副作用で食事がとれない場合には、焦らずに時が過ぎるのを待つことも必要です。
ただ、抗がん剤が投与されている場合、たとえ休薬期間中であっても、健康なときとまったく同じ食欲があるという患者さんはあまりいません。症状がまったく消失するまでには至らず、なんとなくすっきりしない状態で食事に臨むことが多いでしょう。こういう場合は、本書の“食欲不振”の項目に記載されたくふうをすることによって、かなり食が進むことがあります。
放射線治療の場合には、口の中に潰瘍ができたり、直腸への照射で下痢や血便が出たりするので症状が重いと感じてしまいます。しかし、治療が終われば、正常な組織が傷んだ部分をおおい、健康なときとほぼ同じ状態まで回復します。焦らずに、許された範囲内で、食事をとっているうちに病状が改善していきます。
患者さんや家族の中には、「食が進まないと病気の回復が遅れる」、「食べられないと命にかかわるのではないか?」といった心配をされるかたがいます。しかし、人間の身体には、必要な栄養素を肝臓などに貯蔵しておくしくみが備わっています。2~3日、食事がとれなくても、担当医が治療の影響なので回復すると判断し、ある程度、水分を補うことができていれば、それほどあわてる必要はありません。
食べることのたいせつさ
多くの患者さんを見てきた経験では、少量でも食事をとれる患者さんは、より元気になるという印象があります。口から食べることによって、胃腸の動き、消化液の分泌、神経の活動、消化管機能を調節するホルモンの働きなど、もろもろの機能が本来の働きをとり戻します。その結果、消化管の働きが自然に近づき、回復が早まるのだと思います。
また、食事は、単に栄養補給のためだけの手段ではなく、家族のきずなや心の問題にも密接に関係します。どんなにぐあいが悪くても食べられるとファイトが湧くし、それほど悪くはないのに、食べられないというだけでひどく落ち込んでしまうことがあります。食事に挑戦することは、闘病意欲にもかかわるたいせつな問題です。
